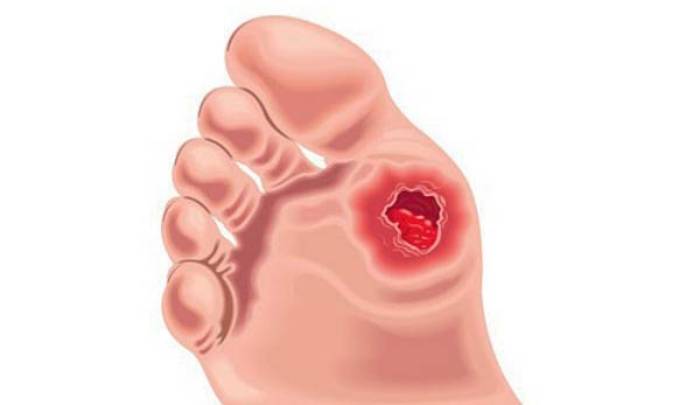
زخم پا یکی از مشکلات رایج و جدی در افراد مبتلا به دیابت است که مدیریت و درمان آن میتواند چالشبرانگیز باشد. این زخمها معمولاً در ناحیه زیر شست و کف پاها ایجاد میشوند و ممکن است به لایههای عمیقتر بدن، حتی تا استخوانها هم نفوذ کنند. اگر شما یا یکی از نزدیکانتان دیابت دارید، بسیار مهم است که از نشانهها، دلایل و روشهای پیشگیری زخم پا آگاه باشید.
در این مقاله، قصد داریم تا اطلاعات جامعی را در اختیارتان قرار دهیم. به همراه ما باشید تا با نکات کلیدی درباره تشخیص زودهنگام، راههای موثر پیشگیری و جدیدترین روشهای درمان آشنا شوید. با کسب آگاهی بیشتر میتوانید به سلامتی خود یا عزیزانتان کمک کنید و از عوارض جانبی دیابت جلوگیری کنید.
زخم پای دیابتی، چرا و چگونه؟
افراد دیابتی در معرض ابتلا به مشکلاتی در پا هستند که در اثر بالا بودن طولانی مدت قند خون به وجود می آیند. نوروپاتی دیابتی و بیماری عروق محیطی دو نوع عمده از مشکلات پا هستند که به وفور رخ داده و هر دوی آن ها می توانند عوارضی جدی به همراه داشته باشند.
دیابت بیماری است که سبب تولید ناکافی یا کاهش حساسیت به انسولین می شود. انسولین یک هورمون ضروری است که به سلول ها کمک می کند تا جهت تولید انرژی، قند را از خون جذب کنند. هنگامی که این فرایند به درستی انجام نشود، قند در گردش خون باقی مانده و مشکلاتی مرتبط با سلامتی فرد به وجود می آید. وجود طولانی مدت قند در خون می تواند به بسیاری از نواحی بدن از جمله پا آسیب برساند. دیابت عامل بیش از ۵۰ درصد موارد قطع پا در دنیا می باشد.
مشکلات پا در افراد دیابتی
دو نوع عمده مشکلات پا در افراد دیابتی عبارتند از:
نوروپاتی دیابتی
نوروپاتی دیابتی می تواند پا را بی حس کرده و همچنین آگاهی نسبت به زخم ها، عفونت ها و تنگی کفش ها را کاهش دهد. دیابت با گذشت زمان می تواند آسیب عصبی ایجاد کند که به بی حس شدن پا منجر می گردد. این پدیده حس کردن اندام های انتهایی را برای افراد دیابتی دشوار می سازد. امکان دارد، این افراد تنگی کفش و آسیب آن را به پای خود احساس نکنند. این فقدان حس می تواند به افزایش خطر بریدگی، زخم شدن و تاول زدن منجر شود.
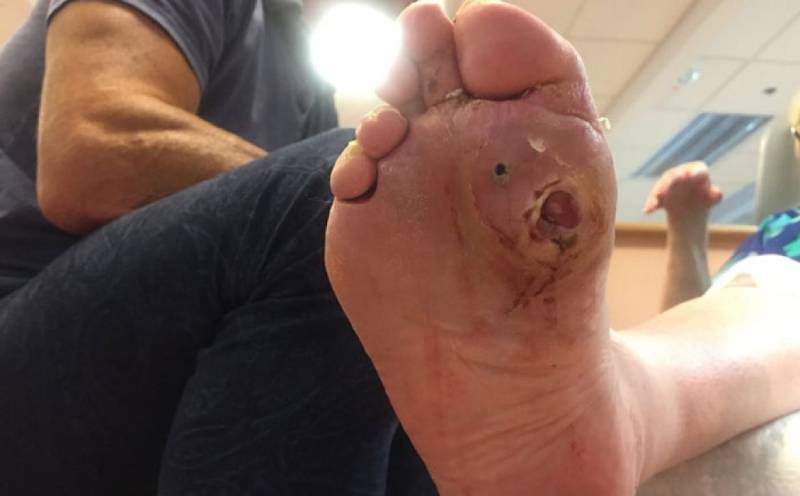
در صورتی که فرد برای عفونت خود، به دکتر متخصص نوروپاتی دیابتی مراجعه نکند و درمانی دریافت نکند، امکان بروز زخم یا حتی قانقاریا (گانگرن) به وجود می آید. اگر فرد به قانقاریا (گانگرن) مبتلا شود، ممکن است به قطع عضو نیاز پیدا کند.
بیماری عروق محیطی
دیابت باعث تغییراتی در عروق خونی از جمله شریان ها می شود. در بیماری عروق محیطی، رسوبات چربی عروق خارج از مغز و قلب را مسدود می کنند. این بیماری اغلب عروق خونرسانی کننده به اندام های انتهایی از جمله دست و پا را تحت تاثیر قرار داده و جریان خون آن ها را کاهش می دهد.
کاهش جریان خون می تواند به بروز درد و زخم هایی منجر شود که به آهستگی التیام می یابند. در صورتی که یک فرد به عفونتی شدید مبتلا شود، امکان دارد پزشک قطع عضو را به او پیشنهاد دهد.
علائم پای دیابتی
علائم پای دیابتی بسته به فرد متغیر بوده و امکان دارد به مشکل خاص او در آن زمان بستگی داشته باشد. با این حال، علائم می توانند شامل موارد زیر شوند:
- از دست دادن حس
- قند خون غیر قبل کنترل (گاه غیر قابل کنتل بودن قند خون نشانه ی یک عفونت آشکار یا پنهان در بدن است)
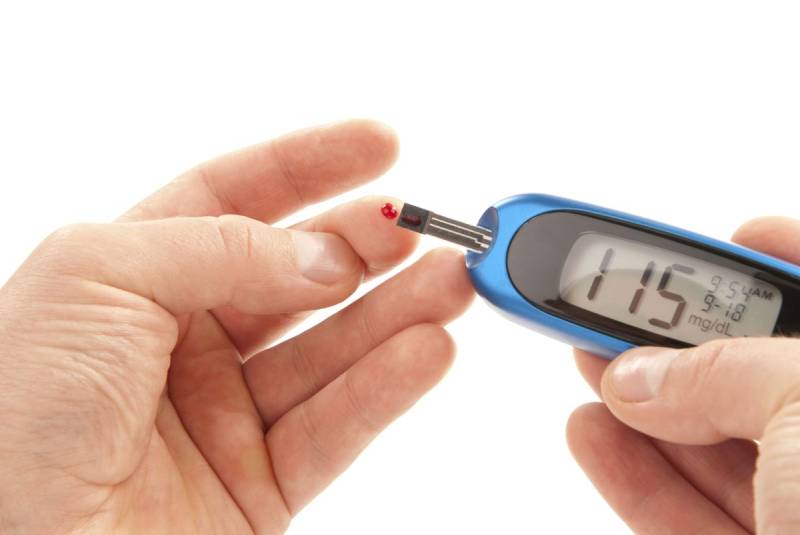
- بی حسی یا احساس سوزن سوزن شدن
- بروز تاول ها یا زخم ها بدون احساس درد
- تغییر رنگ و دمای پوست
- زخم های دارا یا فاقد ترشحات
- احساس سوزش دردناک
- پدیدار شدن لکه (ناشی از ترشحات زخم)
در صورت ابتلا به عفونت، امکان دارد برخی از علائم زیر احساس شوند: - تب
- لرز
- شوک (نشانه ی عفونت منتشر شده در بدن است)
سیستم طبقهبندی زخم واگنر
پزشک بر اساس سیستم طبقهبندی زخم واگنر (Wagner Ulcer Classification System) و بر روی یک مقیاس درجهبندی از صفر تا ۵، میزان جدی بودن زخم پای شما را مشخص میکند. این مقیاس به شکل زیر است:
- درجه صفر: بدون زخم باز. ممکن است زخم بهبودیافته وجود داشته باشد.
- درجه یک: زخم سطحی بدون نفوذ به لایههای عمیقتر.
- درجه دو: زخم عمیقتر. رسیدن به تاندون، استخوان یا کپسول مفصلی.
- درجه سه: زخم در بافتهای عمیقتر همراه با آبسه، عفونت استخوان یا التهاب تاندونها.
- درجه چهار: قانقاریا در بخشی از پا یا پاشنه پا.
- درجه پنج: قانقاریای کل پا.
عوامل خطر زخم پای دیابتی
همه افراد مبتلا به دیابت در معرض خطر زخم پای دیابتی قرار دارند. بااینحال، برخی از عوامل میتوانند خطر زخم پا را افزایش دهند که این عوامل عبارتاند از:
- بهداشت نامناسب (عدم شستشوی منظم پا یا کامل خشک نکردن آن بعد از شستن)
- اصلاح نادرست ناخنهای پا
- مصرف الکل
- بیماری چشم ناشی از دیابت
- بیماری قلبی
- بیماری کلیوی
- چاقی
- کفشهای نامتناسب یا بیکیفیت

- مصرف دخانیات (زیرا مانع گردش خون میشود)
همچنین، لازم است بدانید زخم پای دیابتی در مردان مسن شایعتر است.
درمان قطعی زخم پای دیابتی
درمان مشکلات پای دیابتی بسته به شدت مشکل متفاوت بوده و طیفی از گزینه های جراحی و غیر جراحی را شامل می شود.
درمان غیر جراحی
پزشک در ابتدا تلاش می کند تا بدون استفاده از جراحی مشکلات پای دیابتی را درمان کند. برخی از این قبیل روش ها شامل موارد زیر می شوند:
تمیز نگه داشتن و پانسمان کردن زخم ها
پوشیدن ابزار های ثابت کننده عضو (بریس) که از جمله آن ها می توان کفش های قالبی (بوت) یا گچ های تمام تماسی (Total contact cast) را نام برد.
پایش نزدیک هر گونه قانقاریای موجود بر روی پا تا هنگام افتادن. در این هنگام انگشتان پا به دلیل فقدان گردش خون خواهند افتاد.
درمان جراحی
هنگامی که درمان غیر جراحی مشکلات پای دیابتی را به طور موفقیت آمیزی درمان نمی کند، پزشک جراحی را در نظر می گیرد. گزینه های جراحی شامل موارد زیر می شوند:
برداشتن بافت مرده یا در حال مرگ
قطع عضو که از قطع یک انگشت تا بخش هایی از پا (مثلا از بالا یا زیر زانو) را شامل می شود.
ا
پیشگیری از زخم پای دیابتی
بر طبق مطالعات، بیش از نیمی از زخمهای پای دیابتی، عفونی میشوند و تقریبا ۲۰ درصد از عفونتهای متوسط تا شدید پا در افراد مبتلا به دیابت منجر به قطع عضو میشوند. به همین دلیل، پیشگیری از زخمهای دیابتی بسیار مهم است. برای این کار، لازم است قند خون خود را بهطور دقیقی کنترل کنید زیرا در صورت ثبات قند خون، احتمال اینکه دچار عوارض دیابت شوید کاهش مییابد. همچنین میتوانید با انجام کارهای زیر از بروز مشکلات پا جلوگیری کنید:
- هرروز پاهای خود را بشویید
- ناخنهای پای خود را کوتاه نگه دارید اما آنها را خیلی کوتاه نکنید.
- پاها را خشک کنید و با استفاده از لوسیون، آن را نرم و مرطوب نگه دارید.
- جورابهای خود را بهطور مرتب عوض کنید.
- درصورتیکه دچار میخچه یا پینه شدید برای برداشتن آن به پزشک متخصص مراجعه کنید.
- کفش مناسب بپوشید.
زخمهای پا میتوانند پس از درمان دوباره برگردند. در این صورت ممکن است زخم بدتر باشد و جوشگاه به عفونت دچار شود؛ بنابراین، پزشک ممکن است به شما توصیه کند که برای جلوگیری از بازگشت زخم، از کفشهایی استفاده کنید که برای افراد مبتلا به دیابت طراحی شدهاند.
سخن پایانی
بنا بر آنچه در این محتوا خواندیم، زخم پای دیابتی اگر زود شناسایی شود قابل کنترل و درمان است. بهتر است علائم را به خوبی بشناسید و در صورت دیدن نخستین علائم فورا به پزشک مراجعه کنید. فراموش نکنید که پیشگیری بهتر از درمان است.
سوالات متداول
- علائم اولیه زخم پا در افراد مبتلا به دیابت چیست؟علائم اولیه زخم پای دیابتی ممکن است شامل قرمزی، ورم، و حساسیت در ناحیهای از پا که تحت فشار است باشد. همچنین ممکن است در این مناطق احساس درد کنید یا نشانههایی از عفونت مانند ترشح مایع یا تغییر در بوی زخم مشاهده شود. برخی افراد مبتلا به دیابت حساسیت کمتری در پاهای خود دارند، بنابراین ممکن است تا زمانی که زخم عمیقتر شود، متوجه آن نشوند.
- چگونه میتوان از بروز زخم پا در افراد دیابتی پیشگیری کرد؟پیشگیری از زخم پای دیابتی مستلزم مراقبت دقیق روزانه از پاها است. این شامل شستشوی روزانه با آب ولرم، خشک کردن کامل پاها مخصوصاً بین انگشتان، و استفاده از لوسیون برای مرطوب نگهداشتن آنها میشود. همچنین، پوشیدن کفشهای مناسب که به طور کامل از پا حمایت میکنند و آسیب نمیزنند، بسیار حائز اهمیت است. بررسی روزانه پاها برای یافتن هرگونه بریدگی، زخم یا تغییرات مشکوک نیز توصیه میشود.
- آیا زخم پای دیابتی نیاز به مراقبتهای پزشکی فوری دارد؟بله، زخم پای دیابتی به دلیل خطر بالای عفونت و عوارض جدیتر نیاز به توجه فوری پزشکی دارد. عدم درمان به موقع ممکن است باعث عفونتهای شدید شده و در مواردی به قطع عضو منجر شود. به همین دلیل، اگر شما یا یکی از عزیزانتان به دیابت و زخم پا مبتلا هستید، باید در اسرع وقت با یک متخصص پزشکی مشورت کنید تا ارزیابی لازم انجام شود و درمان مناسب آغاز گردد.