بیماری لوپوس که با علائم پوستی بروز میکند در دو نوع منتشر و پوستی وجود دارد. در نوع منتشر این بیماری، علاوه بر درگیری پوست، بسیاری از ارگان های بدن نیز ممکن است دچار گرفتاری شوند؛ لوپوس منتشر یا لوپوس اریتماتوس سیستمیک جزو بیماری های خود ایمنی محسوب میشود که در آن سیستم دفاعی بدن، علیه ارگانها و بافتهای خود عمل کرده و به آنها آسیب میرساند. این بیماری اغلب پوست و چندین اندام داخلی را درگیر میکند. ولی در نوع پوستی، فقط خود پوست درگیر خواهد شد. البته در مواردی (حدود ۱۰% از بیماران مبتلا به لوپوس پوستی) ممکن است بیماری به نوع سیستمیک یا منتشر تبدیل شود. سیر بالینی انواع لوپوس شامل دورههای فعالیت و بهبود است. در این مقاله به بررسی علائم، روشهای درمان و تشخیص لوپوس پوستی خواهیم پرداخت.
فهرست مطالب:
- بیماری لوپوس چیه؟
- بیماری لوپوس چیست؟
- معرفی انواع بیماری لوپوس
- علائم و نشانه های بیماری لوپوس چیست؟
- علائم لوپوس خاموش چیست؟
- آشنایی با علائم بیماری لوپوس در زنان
- چه کسانی بیشتر در معرض بیماری لوپوس هستند؟
- راههای تشخیص بیماری لوپوس چگونه است؟
- میزان شیوع لوپوس چگونه است؟
- آیا بیماری لوپوس خطرناک است؟
- آیا بیماری لوپوس باعث مرگ میشود ؟
- بیماران لوپوسی چند سال عمر میکنند؟
- معرفی عوامل افزایش ریسک ابتلا به بیماری لوپوس
- عوارض بیماری لوپوس چیست؟
- درمان بیماری لوپوس چیست؟
- عاقبت بیماری پارکینسون چیست؟
- سخن پایانی و سوالات متداول
بیماری لوپوس چیه؟
در جواب این سوال که بیماری لوپوس چیه؟ می توان گفت که: لوپوس یک بیماری است و زمانی رخ میدهد که سیستم ایمنی بدن به بافت ها و ارگان های خودی حمله میکند (بیماری خودایمن). التهابی که توسط لوپوس ایجاد میشود میتواند بر سیستم های مختلف بدن شامل مفاصل، پوست، کلیه ها، سلول های خونی، مغز، قلب و ریه ها اثر گذارد. تشخیص لوپوس می تواند دشوار باشد. زیرا علائم و نشانه های آن اغلب شبیه علائم بیماری های دیگر است. مشخص ترین علامت لوپوس-راش صورت که شبیه بال های پروانه است که روی هر دو گونه وجود دارد- در بسیاری از موارد اما نه در همه موارد لوپوس رخ می دهد. (اکوی میومتر هتروژن)
برخی از افراد با تمایل به ابتلا به لوپوس متولد میشوند که ممکن است توسط عفونت ها، برخی داروها یا حتی نور خورشید ایجاد شود. در حالی که هیچ درمانی برای لوپوس وجود ندارد، درمان ها میتوانند به کنترل علائم کمک کنند.
بیماری لوپوس چیست؟
لوپوس یک بیماری خودایمنی است، که در آن سیستم ایمنی بدن به بافتها و اندامهای خود حمله میکند. التهاب ناشی از لوپوس میتواند بر بسیاری از سیستمهای مختلف بدن مانند مفاصل، پوست، کلیهها، سلولهای خونی، مغز، قلب و ریه تاثیر بگذارد.
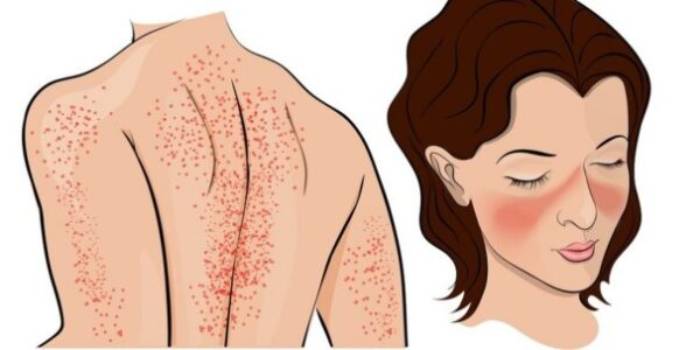
تشخیص لوپوس میتواند دشوار باشد، چرا که علائم و نشانههای آن مشابه بیماریهای دیگری است، اما علامتی که لوپوس را از دیگر بیماریها متمایز میکند، لکهای شبیه بال پروانه در صورت که بر روی هر دو گونه ایجاد میشود، که در بسیاری از موارد لوپوس رخ میدهد.
معرفی انواع بیماری لوپوس
لوپوس اریتماتوز سیستمیک (SLE): این نوع از لوپوس می تواند باعث ایجاد جوش ها و کهیر های پروانه شکل برروی پوست بینی و گونه ها شده و در صورت درمان نشدن برروی تمام پوست بدن گسترش یابد. بجز آسیب دیدن پوست بیماری لوپوس می تواند باعث ملتهب شدن و یا آسیب دیدن مفاصل، ماهیچه ها، غشاء درونی یا اطراف ریه، قلب کلیه و مغز شود. (علائم بیماری سلیاک خفیف)
لوپوس اریتماتوزدیسکوئید(DLE): این نوع از لوپوس معمولا پوستی که در برابر آفتاب قرار گرفته را تحت تاثیر قرار داده و تاثیری برروی اندام های حیاتی نمی گذارد. ضایعات قرص مانند این بیماری معمولا بعد از بهبود باعث باقی ماندن جای آنها برروی پوست می شوند.اثرات لوپوس دیسکوئید محدود به پوست است. هر چند علائم بیماری لوپوس سیستمیک مانند درگیری کلیه و قلب در ۱۰% از افراد واجد لوپوس دیسکوئید نیز مشاهده شده است.
لوپوس دارویی (Drug- Induced Lupus Erythematosus(DILE: یک بیماری اتوایمون و مشابه بیماری لوپوس سیستمیک (SLE) است که به واسطهی داروهای خاصی ایجاد میشود. در حال حاضر در حدود ۳۸ دارو وجود دارد که مشخصاً مصرفشان ممکن است سبب بروز لوپوس دارویی شود. لوپوس دارویی معمولاً خفیفتر از لوپوس سیستمیک است و اغلب ماهها و حتی سالها بعد از شروع مصرف داروهای مسبب آن، بروز مینماید. علائم بالینی DILE به طور عمده شامل درد و التهاب مفاصل، تب، التهاب قلب و پریکارد، التهاب ریه و پلور، راشهای پوستی و یووئیت قدامی است. در حالی که احتمال درگیری کلیهها و سیستم اعصاب مرکزی در این بیماری نادر است. لازم به ذکر است که به رغم اینکه درگیری کلیهها و CNS در لوپوس دارویی نادر میباشد اما بعضی از داروها اساساً ممکن است به طور واضح درگیری کلیه ایجاد کنند.
علائم و نشانه های بیماری لوپوس چیست؟
- ایجاد درد در مفاصل: اگرچه اغلب، ایجاد راش های پوستی اولین نشانه بیماری لوپوس است. اما یکی از مهمترین علائم این بیماری درد عضلات و مفاصل است. درد، تورم و خشکی مفاصل به ویژه در صبح یکی از شایع ترین علایم لوپوس است.
مفاصل مچ دست، پنجه و انگشتان در این بیماری بیشتر آسیب پذیر می شوند. آنچه ورم مفاصل و درد را در این بیماری از آرتریت روماتویید متمایز می کند این است که در آرتروز معمولا درد در هر دو طرف است، در حالیکه در لوپوس درد بیشتر در یک سمت بدن دیده می شود و بیشتر بیماران مبتلا به آرتروز میانسال و سالمند هستند، در حالیکه لوپوس بیشتر زنان در سنین باروری را تهدید می کند. لوپوس مانند آرتروز به مرور زمان سبب تغییر شکل مفاصل می شود. (سرطان غدد لنفاوی)
- ایجاد راش های پروانه ای در پوست: راش های معمول لوپوس روی گونه ها و بالای بینی را درگیر می کنند. این راش ها پروانه مانند بوده و در مقابل نور خورشید حساس می باشد.
- ایجاد تغییر در ناخن ها: راش های لوپوسی می توانند باعث ایجاد قرمزی در پشت دست و ناخن ها شوند. همچنین باعث عدم خون رسانی صحیح به ناخن ها می شود که ابن امر موجب بی نظمی در شکل ناخن است. همچنین با ایجاد التهاب در بستر ناخن ها باعث ایجاد تورم در این بافت می شود.
- تب و خستگی: خستگی مزمن یکی از مهمترین نشانه های لوپوس است. این خستگی می تواند ناشی از کم خونی و یا اختلال در عملکرد قلب، ریه، کلیه ها و دیگر مشکلاتی باشد که بر اثر لوپوس بوجود می آیند. تب می تواند از علائم عود بیماری باشد. وجود هرگونه تب غیر قابل توجیه در بیمار لوپوسی نیاز به بررسی از نظر عود بیماری دارد. همچنین تب ممکن است ناشی از وجود عفونت در بیمار باشد، که خود عفونت نیز می تواند باعث عود بیماری گردد.
- حساسیت به نور خورشید: بسیاری از مبتلایان به لوپوس به نور آفتاب حساس هستند، به طوری که با قرار گرفتن در معرض نور آفتاب دچار راش قرمز رنگ در مناطق در معرض می شوند. همچنین نور خورشید می تواند ضایعات پوستی را تشدید نماید.
- ریزش مو: بیماران لوپوسی معمولا در زمان فعالیت بیماری دچار ریزش مو می شوند. این نوع ریزش مو به صورت منتشر است و با کنترل بیماری برطرف می شود.
- Raynaud’s phenomenon: به وضعیتی میگویند که سرما یا استرس موجب اسپاسم عروق در قسمتی از اندام میشود. علامت این اسپاسم معمولا درد در انگشتان دست یا پا است. Raynaud’s phenomenon در بیماری لوپوس به علت التهاب عروق خونی ایجاد میشود و گاهی اوقات چنان شدید شده که منجر به گانگرن و سیاه شدن انگشت میشود.
- درد در قفسه سینه: التهاب پرده های اطراف ریه و قلب می تواند منجر به درد قفسه سینه شود، که معمولا این درد با تنفس و سرفه تشدید می شود.
- سر درد: درگیری مغز در مبتلایان به لوپوس می تواند منجر به بروز سردرد شود. سردرد ناشی از لوپوس معمولاً شدید بوده و با سردردهای قبلی بیمار متفاوت است و به مسکن جواب نمی دهد. سردرد می تواند به علت میگرن، افسردگی و اضطراب نیز باشد است. توصیه می شود در صورتی که سردرد جدید یا شدید ایجاد شد، هر چه سریعتر به متخصص روماتولوژی مراجعه نمائید، تا بررسی های لازم به عمل آید.
علائم لوپوس خاموش چیست؟
افزایش ادرار یا وجود خون در ادرار شما
نیاز به تکرر ادرار به خصوص در شب و ادرار خونی تنها دو علامت آسیب کلیوی هستند. حدودا تا ۶۰ درصد از افراد مبتلا به لوپوس، دچار آسیب کلیوی از جمله نارسایی کلیه میشوند. نارسایی کلیه میتواند سایر قسمتهای بدن شما را نیز تحت تأثیر قرار دهد. این شرایط باعث فشار خون بالا میگردد که فشار خون بالا یک عامل خطرزا جهت ابتلا به بیماری قلبی است. همچنین افراد مبتلا به لوپوس معمولا به عفونتهای مکرر دستگاه ادراری (UTIs) مبتلا میشوند که این وضعیت نتیجه سیستم ایمنی ضعیف ناشی از داروهای لوپوس است. (بیماری اوریون)
درد قفسه سینه
بیماری قلبی، بسیاری از افراد مبتلا به لوپوس را تحت تاثیر قرار میدهد. لوپوس ممکن است باعث بروز پریکاردیت (التهاب کیسه اطراف قلب)، میوکاردیت (التهاب عضلات قلب)، اندوکاردیت (التهاب بافت قلب و دریچه)، فشار خون بالا و بیماری عروق کرونر شود. اگر متوجه علائم خاص یا علائم بیماری قلبی شدید، لازم است که در اسرع وقت با پزشک خود صحبت کنید.
علائم بیماری قلبی عبارتند از:
- احساس فشار در قفسه سینه که هنگام دراز کشیدن بدتر میشود
- تنگی نفس
- آنژین، درد قفسه سینه که قطع و وصل میشود
اگر علائم حمله قلبی مانند درد قفسه سینه یا همراه با درد گردن، بازو یا کمر، همراه با حالت تهوع، تعریق، سرگیجه یا احساس ناخوشی عمومی را تجربه کردید، با ۱۱۵ تماس بگیرید. بیماری قلبی و خطر سکته اغلب با رسیدگی و پیگیری پزشک از بین میرود. اگر علائمی از سکته مغزی مانند ضعف در یک طرف بدن، لغزش کلمات یا ناتوانی در صحبت کردن یا از دست دادن تعادل را حس میکنید، با اورژانس تماس بگیرید.
تنگی نفس
به طور معمول التهاب مرتبط با لوپوس، ریهها را تحت تاثیر قرار میدهد و منجر به بیماریهای ریوی مانند فیبروز ریوی، پنومونیت و بیماری مزمن ریه میشود.
علائم مرتبط با مشکلات ریوی عبارتند از:
- تنگی نفس
- درد هنگام تنفس
- سرفه خشک
- درد هنگام سرفه
دشواری در تنفس و ضعف ناگهانی
لوپوس گاها باعث ایجاد لخته خون در سراسر بدن شما میشود. لختههای کوچک در رگهای خونی بزرگ ممکن است مشکلی ایجاد نکنند اما اغلب رشد میکنند و در نهایت جریان خون را در آن ناحیه مسدود مینمایند. در صورت مشاهده نقطهای روی بازو یا پای خود که قرمز، گرم، سفت یا متورم است، با پزشک خود تماس بگیرید. همچنین لختهها میتوانند جابهجا شده و به عروق کوچکتر منتقل شوند و در نهایت با بروز این وضعیت تهدیدکننده زندگی باشند. لخته خونی که به ریههای شما میرود، به طور معمول باعث آمبولی ریه میشود. لخته شدن در شریان کرونر میتواند باعث حمله قلبی شود. همچنین لختهای که به داخل مغز حرکت میکند، گاها باعث سکته میگردد. (متخصص غدد چیست)
در صورت تجربه موارد زیر، به دنبال کمک اضطراری و اورژانسی باشید:
- وجود خون در خلط (بلغم)، وقتی که شما سرفه میکنید
- سبکی سر
- تنفس دشوار یا دردناک
- علائم سکته مغزی (ضعف در یک طرف بدن، مشکل در صحبت کردن، تغییر در بینایی)
- درد قفسه سینه۵
تغییر در رفتار
گاها لوپوس مغز و سیستم عصبی را به طور کلی تحت تاثیر قرار میدهد. در صورت بروز تغییرات در موارد زیر به پزشک خود اطلاع دهید:
- رفتارهایی مانند نوسانات خلقی، افزایش گیجی یا مشکل در تمرکز
- اضطراب از آینده
- فراوانی دفعات بروز سردرد یا شدت آن
- نداشتن تعادل
کمر درد
این احتمال وجود دارد که افراد مبتلا به لوپوس تراکم استخوانی خود را از دست بدهند، به خصوص اگر از داروهایی مانند کورتیکواستروئیدها “corticosteroids” استفاده کنند. از دست دادن تراکم استخوان میتواند منجر به پوکی استخوان گردد.
علائم پوکی استخوان عبارتند از:
- کمردرد که در صورت ریزش مهره یا شکستگی ایجاد میشود
- پشت خمیده یا کج
- از دست دادن قد
- شکستن استخوان، راحتتر از چیزی که انتظار دارید
- از دست دادن استخوان در فک شما که ممکن است دندانپزشک، آن را تشخیص دهد
ضعف، سبکی سر
یکی دیگر از چندین عارضه لوپوس شامل بیماریهای خونی مانند کم خونی و واسکولیت “vasculitis” است. علائم کم خونی شامل ضعف و سبکی سر است. (اتوی صورت چیست)
در حالی که علائم واسکولیت (التهاب عروق خونی) عبارتند از:
- سردرد
- تب
- کاهش وزن
- عرق شبانه
- بی حسی یا ضعف
در حقیققت دوره نهفتگی لوپوس ممکن است چند هفته، چند ماه یا چند سال طول بکشد. به خاطر داشته باشید که لوپوس بیماری مزمن است و باید در درمان و کنترل این بیماری آگاه باشید.
آشنایی با علائم بیماری لوپوس در زنان
همانطور که می دانید در بیماری های خود ایمن، سیستم ایمنی بدن به سلول ها و بافت های سالم حمله می کند و آن ها را با ویروس ها، باکتری ها و سایر میکروب ها اشتباه می گیرد. در نتیجه سیستم ایمنی بدن به سلول های سالم حمله کرده و آن ها را از بین می برد؛ و لوپوس یک بیماری خود ایمن است که می تواند هر بخشی از بدن را تحت تاثیر قرار دهد اما بیشتر به پوست، مفاصل، قلب و کلیه ها آسیب می رساند.

علائم لوپوس در زنان می تواند مانند علائم بیماری های دیگر باشد و این تشخیص بیماری لوپوس را قدری دشوار کرده است. اما برخی از رایج ترین علائم لوپوس که بیشتر در زنان دیده شده است عبارتند از :
- درد قفسه سینه هنگام تنفس عمیق
- خستگی مفرط
- ریزش مو
- درد و تورم مفاصل
- دردهای عضلانی
- بنفش یا رنگ پریدگی انگشتان دست و پا در اثر سرما یا استرس
- حساسیت به نور خورشید و/یا نورهای دیگر
- بثورات پوستی، معمولاً راش پروانه ای روی گونه ها و پل بینی
- زخم در بینی یا دهان
- تب بی دلیل
آیا می دانید لوپوس یک بیماری مزمن و مادام العمر است؟ اما علائم آن ممکن است برای مدتی بروز کند و به اصطلاح شعله ور شود و برای مدتی از بین برود و خاموش شود. (آستیگمات)
چه کسانی بیشتر در معرض بیماری لوپوس هستند؟
لوپوس می تواند در هر دو جنس و در تمامی نژادها بروز یابد. اما میزان این بیماری در زنان ۸ برابر مردان است. همچنین سن بروز این بیماری ۲۰-۴۰ سالگی است. لوپوس می تواند زمینه خانوادگی داشته باشد اما این بیماری فقط در ۳% از فرزندان افراد مبتلا به لوپوس مشاهده شده است.
راههای تشخیص بیماری لوپوس چگونه است؟
تشخیص بیماری لوپوس معمولا دشوار است. چرا که علائم آن در افراد مختلف متفاوت می باشد. با یک آزمایش به تنهایی نمی توان این بیماری را تشخیص داد. معمولا این بیماری را با آزمایش خون و ادرار ، علائم و نشانه های آن و معاینات فیزیکی تشخیص می دهند.
۱- آزمایشات برای تشخیص بیماری لوپوس
- آزمایش ادرار: این آزمایش افزایش سطح پروتئین یا سلول های قرمز را در ادرار نشان می دهد. در صورتی که لوپوس کلیه ها را درگیر کرده باشد ، ممکن است این اتفاق بیفتد.
- سرعت ته نشین شدن گلبول های سفید: در این روش میزان گلبول های سفیدی که در مدت یک ساعت در یک لوله آزمایش ته نشین می شود را اندازگیری می کنند. اگر سرعت ته نشین شدن زودتر از حالت معمول باشد، نشان دهنده ی یک بیماری سیستماتیک می باشد. مانند لوپوس
- ارزیابی کلیه و کبد: آزمایش خون می تواند میزان عملکرد کلیه ها و کبد را نشان دهد.
- شمارش کامل خون: در این آزمایش تعداد سلول های قرمز خون ، سلول های سفید خون و پلاکت ها و میزان هموگلوبین خون اندازه گیری می شود.
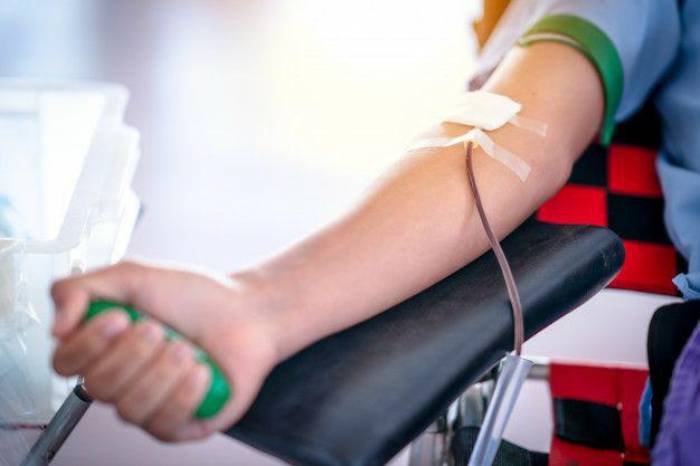
- آزمایش آنتی بادی های ضد هسته ای ( ANA ): مقدار و الگو یا آنتی بادی های خون را که علیه سلول های خودی فعالیت می کند را اندازه گیری می نماید.
۲- آزمایشات تصویر برداری برای تشخیص بیماری لوپوس
اگر لوپوس قلب و شش ها را تحت تاثیر قرار داده باشد. آزمایشات زیر تجویز می شود:
- اکوکاردیوگرافی: این تست با استفاده از امواج صوتی تصاویری از قلب در حال تپیدن را به ما نشان می دهد.
- بیوپسی ( بافت برداری ): در برخی موارد لوپوس می تواند به گونه های مختلفی به کلیه ها آسب برساند. برای پیدا کردن بهترین راه درمانی برای کلیه ها تکه کوچکی از بافت کلیه برداشته و مورد آزمایش قرار می گیرد.
- عکس رادیوگرافی از قفسه سینه
میزان شیوع لوپوس چگونه است؟
از هر ۱۰ هزار نفر حدودا ۳ نفر به این بیماری مبتلا میشوند. به طور کلی میزان شیوع لوپوس در خانم ها ۹ برابر آقایان است. همچنین در سنین ۱۵ تا ۴۵ سال این بیماری شیوع بیشتری دارد اگر چه کودکان و افراد مسن نیز به این بیماری مبتلا میشوند. (عکس آکنه)
آیا بیماری لوپوس خطرناک است؟
به دلیل این که لوپوس یک بیماری خود ایمنی است، باعث می شود بدن به خود حمله کند و به مرور زمان آسیب ها و عوارض جدی برای قسمت های مختلف بدن و اندام های داخلی و خارجی اتفاق افتد. این مشکلات عبارتند از:
۱- پوست
شایع ترین عارضه لوپوس، مشکلات پوستی است. این مشکلات پوستی شامل بثورات قرمز صورت، زخم های ناشی از بثورات پوستی، ریزش مو و زخم های داخل دهان است.
۲- کلیه ها
لوپوس ممکن است باعث آسیب جدی کلیه شود و نارسایی کلیه یکی از علل اصلی مرگ و میر در میان افراد مبتلا به لوپوس است. مشکلات کلیوی معمولا زمانی آشکار می شود که افراد دچار آرتریت، بثورات، تب و کاهش وزن شوند.
۳- مغز و سیستم عصبی مرکزی
اگر لوپوس روی مغز تاثیر بگذارد افراد علائمی مانند سردرد، سرگیجه، تغییرات رفتاری مانند افسردگی، مشکلات بینایی، سکته مغزی و حتی تشنج را تجربه می کنند. بسیاری از افراد مبتلا به لوپوس از مشکلات حافظه رنج می برند و در بیان افکار خود مشکل دارند. (علائم تنبلی روده)
۴- خون و رگ های خونی
لوپوس همچنین ممکن است منجر به مشکلات خونی شود از جمله کاهش تعداد گلبول های قرمز سالم یا کم خونی، التهاب رگ های خونی و افزایش خطر خونریزی یا لخته شدن خون به خصوص در پاها، ریه ها و مغز. افرادی که مشکلات خونی دارند ممکن است علائمی مانند خستگی، عفونت های جدی و یا کبودی را تجربه کنند و همچنین دچار سکته مغزی، آمبولی ریه و ترومبوز وریدی عمقی ناشی از لختگی خون شوند.
۵- ریه ها
از دیگر عوارض این بیماری، التهاب پوشش قفسه سینه است که به دنبال آن نفس کشیدن دردناک و دشوار می شود. در موارد شدیدتر خونریزی در ریه ها و ذات الریه نیز اتفاق می افتد.
۶- قلب
لوپوس همچنین باعث التهاب عضله قلب، شریان ها و یا غشای قلب می شود که با درد قفسه سینه و ضربان قلب نامظم همراه است و به همین دلیل احتمال ابتلا به بیماری های قلبی عروقی و حملات قلبی در افراد مبتلا به این بیماری زیاد است.
۷- عفونت
افراد مبتلا به لوپوس در برابر عفونت آسیب پذیرتر هستند زیرا هم خود بیماری و هم درمان های آن باعث ضعیف شدن سیستم ایمنی بدن می شوند.
۸- سرطان
خطر ابتلا به انواع سرطان ها از جمله سرطان لنفوم، سرطان سینه، سرطان ریه، سرطان دهانه رحم و سرطان آندومتر در میان افراد مبتلا به لوپوس وجود دارد.
۹- مفاصل
آرتریت در افرادی که لوپوس دارند بسیار شایع است و ممکن است با درد و تورم همراه باشد. درد و انقباض مفاصل در این افراد به خصوص صبح ها اذیت کننده است؛ برخی از افراد فقط چند روز تا چند هفته درگیر آن هستند و برخی دیگر همیشه با این مشکل دست و پنجه نرم می کنند. خوشبختانه آرتریت ناشی از لوپوس فلج کننده نیست.
۱۰- مرگ بافت استخوانی
با کاهش جریان خون به استخوان ها، شکستگی های جزئی در استخوان ها اتفاق می افتد و منجر به از بین رفتن بافت استخوان ها می شود.
۱۱- عوارض بارداری
زنان مبتلا به لوپوس بیشتر در معرض خطر سقط جنین، فشار خون بالا در دوران بارداری و زایمان زودرس هستند. برای کاهش خطر این عوارض، پزشکان اغلب توصیه می کنند تا زمانی که لوپوس حداقل به مدت شش ماه تحت کنترل باشد، افراد باید باردار شدن را به تاخیر اندازند.
آیا بیماری لوپوس باعث مرگ میشود؟
التهابی که توسط بیماری لوپوس به وجود می آید می تواند باعث نارسایی کلیه و آسیب دیدن کلیه ها، اختلالات حافظه، کم خونی، خونریزی و یا التهاب رگ ها، بیماری های ریوی و بیماری های قلبی شود. همچنین ابتلا به بیماری لوپوس خطر عفونت، سرطان و مشکلات بارداری را افزایش می دهد. بنابراین در صورتی که بیماری کنترل و درمان نشود و پیشرفت کند به دلیل بروز عوارض فوق احتمال مرگ وجود دارد.
بیماران لوپوسی چند سال عمر میکنند؟
درگذشته افرادی که به لوپوس مبتلا میشدند معمولاً بیش از ۵ سال زنده نمیماندند. امروزه، پیشرفتهای پزشکی و نوآوری در درمان توانسته است طول عمر فرد مبتلا به لوپوس را به طور معنیداری افزایش دهد. در واقع، بین ۸۰ تا ۹۰ درصد افراد مبتلا به لوپوس زندگی نرمالی را تجربه خواهند کرد. درمان اثربخش میتواند مدیریت و کنترل لوپوس را ممکن سازد تا فرد بتواند زندگی فعال و سالمی داشته باشد. با افزایش اطلاعات دانشمندان از ژنتیک، پزشکان امیدوارند که روزی بتوانند لوپوس را در مراحل اولیه آن تشخیص دهند. این موضوع خواهد توانست از عواقب بیماری قبل از بروز آن جلوگیری کند.
معرفی عوامل افزایش ریسک ابتلا به بیماری لوپوس
عوامل زیر میتوانند خطر ابتلا به بیماری لوپوس را افزایش دهند:
- سابقه خانوادگی : افرادی که اقوام نزدیک آن ها به لوپوس مبتلا بوده اند ، شانس ابتلای شان بیشتر است.
- سن : علائم لوپوس بین ۱۵ تا ۴۵ سالگی بروز می کنند. در افرادی که بیماری دیر تشخیص داده شده ، پیش از ۱۸ سالگی علائم را از خودشان نشان داده اند.
- کودکان : بیماری لوپوس زیاد در کودکان شایع نیست. تنها استثنا نوزادانی می باشد که از یک مادر مبتلا به لوپوس متولد شده اند. این کودکان ممکن است مشکلات قلب ، کبد یا پوست داشته باشند.
- دوران بارداری : لوپوس احتمال زایمان زودرس و سقط جنین در زنان باردار را بالا می برد.
عوارض بیماری لوپوس چیست؟
التهابی که در پی بیماری لوپوس ایجاد میشود، میتواند چند ناحیه از بدن را درگیر کند. از جمله:
- کلیهها : لوپوس میتواند منجر به آسیب شدید و جدی کلیهها شود و نارسایی کلیه، یکی از دلایل مرگ و میر افراد مبتلا به لوپوس میباشد.
- مغز و سیستم اعصاب مرکزی : در صورتی که لوپوس، مغز و سیستم اعصاب مرکزی را درگیر کند، شاهد بروز علائمی از قبیل سردرد، سرگیجه، تاری دید، تغییرات رفتاری و حتی سکته خواهیم بود. بسیاری از بیماران، از مشکلات حافظهای و سخت شدن ابراز افکارشان شکایت میکنند.
- خون و رگهای خونی : لوپوس میتواند منجر به بروز مشکلات خونی از جمله کاهش تعداد گلبولهای قرمز سالم (آنمی)، افزایش خونریزی، لخته شدن خون و التهاب رگهای خونی شود.
- ریهها : ابتلا به لوپوس، احتمال بروز التهاب در قفسه سینه و ریهها را افزایش میدهد و تنفس، همراه با درد خواهد بود. امکان خونریزی از ریهها و پنومونی نیز وجود دارد.
- قلب : بیماری لوپوس میتواند باعث التهاب ماهیچه قلب و شریانها شود. احتمال بروز بیماری قلبی عروقی و سکته قلبی نیز افزایش مییابد.
درمان بیماری لوپوس چیست؟
در حال حاضر برای بیماری لوپوس هیچ درمانی وجود ندارد، اما افراد میتوانند علائم و عوارض خود را با تغییر سبک زندگی و دارو کنترل کنند. اهداف درمان عبارتند از:
- جلوگیری یا کنترل عوارض
- کاهش خطر آسیب اندام ها
هدف استفاده از داروها عبارتند از:
- کاهش درد و تورم
- تنظیم فعالیت سیستم ایمنی
- تنظیم تعادل هورمون ها
- کاهش و جلوگیری از آسیب مفاصل و اندام ها
- کنترل فشار خون
- کاهش خطر ابتلا به عفونت ها
- کنترل کلسترول
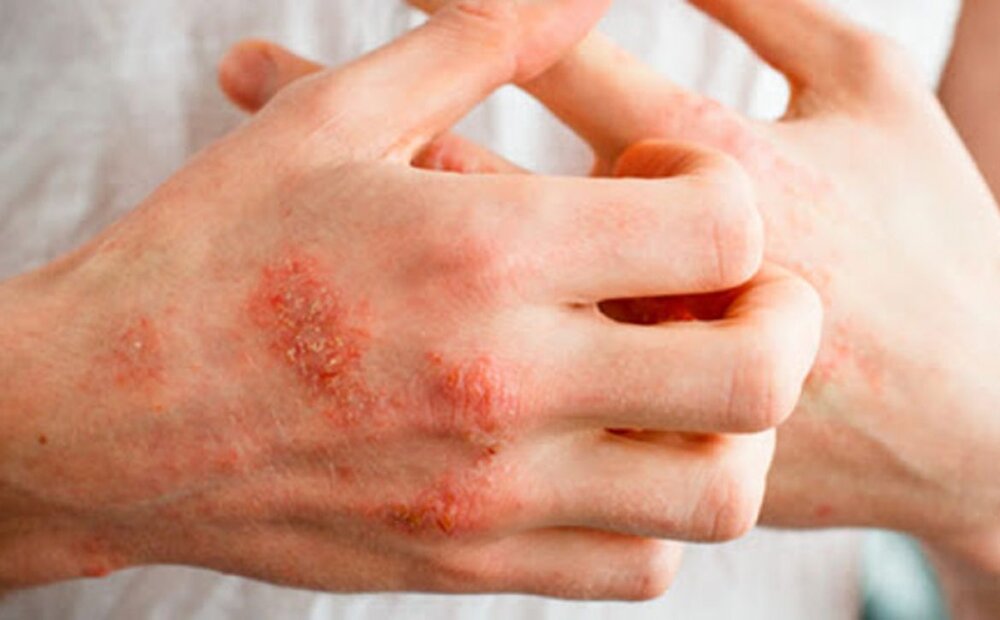
درمان دارویی تنها با تجویز و صلاحدید پزشک انجام میشود و مطالب دارویی زیر تنها جه افزایش اطلاعات شما است.
- داروهای ضد التهاب کورتیکواستروئید: به منظور کاهش التهاب یا کاهش سطح فعالیتهای خودایمنی بدن در موارد خفیف بیماری از داروهای ضد التهاب کورتیکواستروئید و در موارد شدید از داروهای سیتوتوکسیک (شیمی درمانی) استفاده میشود. داروهای ضدالتهاب غیر استروئیدی در کاهش التهاب و درد عضلات، مفاصل و سایر بافتها مفید هستند، از جمله آسپرین، ایبوپروفن، ناپروکسن و سولینداک، که شایعترین عوارض آنها ناراحتی معده، دردهای شکمی و زخم معده است، بنابراین توصیه میشود که جهت کاهش این عوارض همراه با غذا خورده شود.
- داروهای ضد مالاریا: داروهای ضد مالاریا از جمله هیدروکلروکین نیز بر روی سیستم ایمنی اثر میگذارد و از عود لوپوس جلوگیری میکند.
- داروهای سرکوب کنندهی سیستم ایمنی: از جمله آزاتیوپرین، مایکوفنولات موفتیل و متوتروکسات نیز کمک کننده هستند و عوارض جانبی آنها شامل افزایش خطر ابتلا به عفونت، آسیب کبدی، کاهش باروری و افزایش خطر ابتلا به سرطان میباشد.
- داروهای بیولوژیک: مانند بلیمومب که به صورت داخل وریدی استفاده میشود و عوارضی همچون حالت تهوع، اسهال و عفونت و به ندرت بدتر شدن افسردگی را ممکن است به دنبال داشته باشد. ریتوکسی مب را میتوان در موارد مقاوم لوپوس استفاده کرد و عوارض جانبی آن شامل واکنش آلرژیک به تزریق داخل وریدی و عفونت است.
درمانهای جایگزینی و خانگی:
به غیر از داروها، اقدامات زیر ممکن است به کاهش درد و یا کاهش بروز لوپوس کمک کنند:
- اعمال حرارت و سرما
- شرکت در فعالیتهای آرام سازی یا مراقبه، از جمله یوگا و تای چی
- در صورت امکان انجام منظم ورزش
- اجتناب از قرار گرفتن در معرض آفتاب
- تا حد امکان، اجتناب از استرس
بعضی از افراد از مکملهای گیاهی استفاده میکنند، با این حال راجع به ایجاد مسمومیت توسط آنها هشدار داده شده است، بنابراین حتما قبل از استفاده با پزشک خود مشورت کنید.
عاقبت بیماری پارکینسون چیست؟
بیماری پارکینسون یک اختلال مغز و اعصاب پیشرونده است که روی حرکت کردن فرد تأثیر میگذارد. در این بیماری، از بین رفتن نورونها (یاختههای عصبی) در سایر بخشهای مغز انسان رخ میدهد و زمینهساز برخی علائم غیرحرکتی این بیماری میشود. نشانههای این بیماری اغلب آرام و به تدریج در فرد ایجاد میشود و با پیشرفت بیماری، علائم غیرحرکتی نیز به وجود میآیند. آشکارترین نشانههای زودرس این بیماری شامل لرزش، خشکی بدن، آرام شدن حرکات و دشواری در راه رفتن است.
در مورد عاقبت بیماری پارکینسون باید این نکته را مدنظر داشت که با توجه به مراحل بیماری پارکینسون، این بیماری بهتنهایی موجب مرگ افراد مبتلا نمیشود. بلکه علائم ناشی از آن میتواند منجر به بروز بیماریها و مشکلات دیگر مثل آسپیراسیون ریوی و زوال عقل شود. آسپیراسیون ریوی یا آسپیراسیون، زمانی رخ میدهد که ترشحات گلو یا سیستم گوارشی و اجسام صلب مانند یکدانه عدس، وارد مجاری تنفسی شده و موجب خفگی یا عفونتهای سیستم تنفسی شود. این مشکلات به همراه خطر سقوط، زخم و شکستگیهای ایجادشده، میتوانند باعث مرگ بیمار شوند؛ زیرا عموماً در بیماران مبتلابه پارکینسون مشکلات حرکتی و بلع شایع است. به همین دلیل مراقبتهای شبانهروزی و دقیق از بیماران پارکینسون که در مراحل پیشرفته بیماری قرار دارند، حیاتی است.
یک تحقیق طولانیمدت بین تعداد زیادی از بیماران مبتلابه پارکینسون نشان میدهد که ۲۳ درصد مبتلایان بهطورکلی بهخوبی زندگی را ادامه داده و توانستهاند تا ۱۰ سال پس از ابتلا به بیماری تعادل خود را حفظ کنند و علت مرگ بیماران پارکینسونی در نیمی از بیماران به دلیل پنومونی است و اینکه احتمال از دست دادن توانایی فرد برای حفظ تعادل پس از ۱۰ سال مشخص میشود. پارکینسون بیماری است که از زمانی که علائم آن دیده میشود، میتوانید حداقل تا ۱۰ سال به زندگی عادی ادامه داد و از آن به بعد بسته به پیشرفت بیماری علائم زوال عقل بروز کرده و شخص تواناییهای ادامه زندگی را از دست میدهد.
سخن پایانی
شما در این مقاله با بیماری لوپوس آشنا شدید. همچنین از علائم و نشانه های آن آگاه شدید. اگر سوال یا نظری دارید آن را در کامنت مطرح کنید تا در اسرع وقت توسط ما جواب داده شود.
سوالات متداول
با وجود تحقیقات زیادی که صورت گرفته، کارشناسان هنوز نمیدانند علت بیماری لوپوس دقیقا چیست. اما آنها این را میدانند که لوپوس مُسری یا سرطانی نیست. ضمنا افرادی که از نظر ژنتیکی در معرض این بیماری هستند میتوانند به دلیل فاکتورهای بیرونی به لوپوس مبتلا شوند. مثلا گفته میشود که برخی از عوامل میتوانند سبب عود لوپوس شوند: قرار گرفتن در معرض خورشید، برخی از عفونتها و برخی از داروها از شایعترین عوامل میباشند.
اکثر مبتلایان به لوپوس می توانند طول عمر طبیعی و نزدیک به طبیعی داشته باشند، مطالعات نشان می دهد بسیاری از مبتلایان به لوپوس بیش از ۴۰ سال زندگی می کنند.